Infekcje poporodowe - Postpartum infections
| Infekcje poporodowe | |
|---|---|
| Inne nazwy | Gorączka połogowa, gorączka połogowa, posocznica u matki, zakażenie u matki, zakażenia poporodowe |
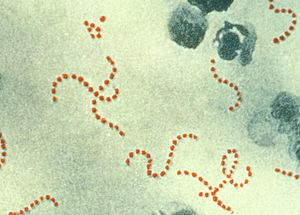 | |
| Streptococcus pyogenes (kulki wybarwione na czerwono) są odpowiedzialne za wiele przypadków ciężkiej gorączki połogowej. (powiększenie 900×) | |
| Specjalność | Położnictwo |
| Objawy | Gorączka, ból w podbrzuszu, nieprzyjemnie pachnąca wydzielina z pochwy |
| Przyczyny | Zazwyczaj wiele rodzajów bakterii |
| Czynniki ryzyka | Cesarskie cięcie , przedwczesne pęknięcie błon płodowych , przedłużający się poród , niedożywienie , cukrzyca |
| Leczenie | Antybiotyki |
| Częstotliwość | 11,8 miliona |
| Zgony | 17.900 |
Infekcje porodzie , znane również jako połogu gorączki i poporodowej gorączka , są jakieś bakteryjne infekcje z żeńskich narządów rozrodczych następujące porodu lub poronienia . Oznaki i objawy zwykle obejmują gorączkę powyżej 38,0 °C (100,4 °F), dreszcze, ból w podbrzuszu i prawdopodobnie nieprzyjemny zapach upławów . Zwykle pojawia się po pierwszych 24 godzinach i w ciągu pierwszych dziesięciu dni po porodzie.
Najczęstszą infekcją jest zakażenie macicy i otaczających ją tkanek, znane jako posocznica poporodowa , poporodowe zapalenie macicy lub poporodowe zapalenie błony śluzowej macicy . Czynniki ryzyka obejmują między innymi cięcie cesarskie ( cięcie cesarskie ), obecność pewnych bakterii, takich jak paciorkowce grupy B w pochwie, przedwczesne pęknięcie błon płodowych , wielokrotne badania pochwy , ręczne usunięcie łożyska i przedłużający się poród . Większość infekcji obejmuje wiele rodzajów bakterii. W diagnozie rzadko pomaga hodowanie pochwy lub krwi. U osób, u których nie nastąpiła poprawa, może być wymagane obrazowanie medyczne . Inne przyczyny gorączki po porodzie to obrzęk piersi , infekcje dróg moczowych , infekcje nacięcia brzucha lub nacięcia krocza oraz niedodma .
Ze względu na zagrożenia związane z cięciem cesarskim zaleca się, aby wszystkie kobiety otrzymywały profilaktyczną dawkę antybiotyków, takich jak ampicylina, w okresie przed zabiegiem. Leczenie ustalonych infekcji odbywa się za pomocą antybiotyków, a stan większości osób poprawia się w ciągu dwóch do trzech dni. U osób z łagodną chorobą można stosować doustne antybiotyki; w przeciwnym razie zalecane są dożylne antybiotyki. Powszechne antybiotyki obejmują połączenie ampicyliny i gentamycyny po porodzie drogą pochwową lub klindamycyny i gentamycyny u kobiet po cesarskim cięciu. U osób, które nie poprawiają się po odpowiednim leczeniu, należy rozważyć inne powikłania, takie jak ropień .
W 2015 roku doszło do około 11,8 miliona infekcji matek. W krajach rozwiniętych około 1-2 procent rozwija infekcje macicy po porodzie pochwowym . Odsetek ten wzrasta do pięciu do trzynastu procent wśród tych, które mają trudniejszy poród i 50 procent po cesarskim cięciu przed zastosowaniem antybiotyków zapobiegawczych. W 2015 roku infekcje te spowodowały 17 900 zgonów w porównaniu z 34 000 zgonów w 1990 roku. Są przyczyną około 10% zgonów w okresie ciąży. Pierwsze znane opisy tego stanu pochodzą z co najmniej V wieku p.n.e. w pismach Hipokratesa . Infekcje te były bardzo częstą przyczyną zgonów w okresie okołoporodowym, począwszy od co najmniej XVIII wieku do lat 30. XX wieku, kiedy wprowadzono antybiotyki. 1847, węgierski lekarz Ignaz Semmelweiss zmniejszenia śmiertelności z powodu choroby w pierwszej położnicze Klinice Vienna prawie dwadzieścia procent do dwóch procent poprzez użycie do mycia rąk z podchlorynu wapnia .
objawy i symptomy
Oznaki i objawy zwykle obejmują gorączkę wyższą niż 38,0 ° C (100,4 ° F), dreszcze, ból brzucha i prawdopodobnie nieprzyjemny zapach upławów. Zwykle pojawia się po pierwszych 24 godzinach i w ciągu pierwszych dziesięciu dni po porodzie.
Przyczyny
Po porodzie narządy płciowe kobiety mają dużą, nagą powierzchnię, która jest podatna na infekcje. Zakażenie może ograniczać się do jamy i ściany jej macicy lub może rozprzestrzenić się dalej, powodując posocznicę (zatrucie krwi) lub inne choroby, zwłaszcza gdy jej odporność została obniżona przez długi poród lub ciężkie krwawienie. Infekcja połogowa najczęściej występuje na surowej powierzchni wnętrza macicy po oddzieleniu łożyska (poród), ale drobnoustroje chorobotwórcze mogą również wpływać na rany szarpane dowolnej części dróg rodnych. Przez dowolny portal mogą zaatakować krwiobieg i układ limfatyczny, powodując posocznicę , cellulit (zapalenie tkanki łącznej) oraz miednicy lub uogólnione zapalenie otrzewnej (zapalenie błony śluzowej jamy brzusznej). Ciężkość choroby zależy od zjadliwości zakażającego organizmu, odporności zaatakowanych tkanek i ogólnego stanu zdrowia kobiety. Organizmami powszechnie wywołującymi tę infekcję są Streptococcus pyogenes ; gronkowce (mieszkańcy skóry i wyprysków , karbunkułów i wielu innych wykwitów krostkowych ); beztlenowe paciorkowce , które rozwijać się w pozbawionej tkanki, takie, jakie mogą być obecne po długim i szkodliwej pracy i niewykwalifikowany dostarczania instrumentalnej; Escherichia coli i Clostridium perfringens (mieszkańcy dolnego odcinka jelita); i Clostridium tetani .
Czynniki ryzyka
Przyczyny (wymienione w kolejności malejącej częstości) obejmują zapalenie błony śluzowej macicy , zakażenie dróg moczowych , zapalenie płuc / niedodmę , zakażenie rany i septyczne zakrzepowe zapalenie żył miednicy . Czynniki ryzyka septycznego dla każdego stanu są wymienione w kolejności dnia poporodowego (PPD), w którym stan ogólnie występuje.
- PPD 0: czynniki ryzyka niedodmy obejmują znieczulenie ogólne , palenie papierosów i obturacyjną chorobę płuc .
- PPD 1–2: czynniki ryzyka infekcji dróg moczowych obejmują wielokrotne cewnikowanie podczas porodu, wielokrotne badania pochwy podczas porodu oraz nieleczoną bakteriomocz .
- PPD 2–3: zapalenie błony śluzowej macicy (najczęstsza przyczyna) czynniki ryzyka obejmują nagłe cięcie cesarskie, przedłużone pęknięcie błony śluzowej macicy, przedłużający się poród oraz wielokrotne badania pochwy podczas porodu.
- PPD 4-5: czynniki ryzyka zakażenia rany obejmują pilne cięcie cesarskie , przedłużone pęknięcie błony , przedłużony poród oraz wielokrotne badania pochwy podczas porodu.
- PPD 5–6: czynniki ryzyka septycznego zakrzepowego zapalenia żył w obrębie miednicy obejmują cięcie cesarskie w trybie nagłym, przedłużone pęknięcie błony, przedłużający się poród i rozlany, trudny poród z pochwy.
- PPD 7–21: czynniki ryzyka zapalenia sutka obejmują uraz sutków spowodowany karmieniem piersią .
Diagnoza
Gorączkę połogową rozpoznaje się u:
- Wzrost temperatury powyżej 38 °C (100,4 °F) utrzymujący się przez 24 godziny lub powtarzający się w okresie od końca pierwszego do końca 10 dnia po porodzie lub aborcji. (ICD-10)
- Temperatura w jamie ustnej 38 °C (100,4 °F) lub wyższa w dowolnych dwóch z pierwszych dziesięciu dni po porodzie. (USJCMW)
Gorączka połogowa (z łac. puer , dziecko płci męskiej (chłopiec) ) nie jest już preferowaną kategorią diagnostyczną. Zamiast tego współczesna terminologia określa:
- docelowe specyficzne zakażenia: błony śluzowej macicy (zapalenie wewnętrzną z macicy) metrophlebitis (zapalenie żył macicy) oraz zapalenie otrzewnej (zapalenie błony śluzowej jamy brzusznej).
- nasilenie zakażenia: mniej poważne zakażenie (zahamowane namnażanie się drobnoustrojów) lub potencjalnie zagrażająca życiu posocznica (niekontrolowane i niekontrolowane namnażanie się drobnoustrojów w krwiobiegu).
Zapalenie błony śluzowej macicy jest zakażenie florą mieszaną. Często obejmuje takie organizmy jak Ureaplasma , Streptococcus , Mycoplasma i Bacteroides , a także może obejmować organizmy takie jak Gardnerella , Chlamydia , Lactobacillus , Escherichia i Staphylococcus .
Diagnostyka różnicowa
Szereg innych stanów może powodować gorączkę po porodzie, w tym między innymi: infekcje dróg moczowych , obrzęk piersi , niedodma i nacięcia chirurgiczne.
Zarządzanie
Antybiotyki są stosowane w celu zapobiegania i leczenia tych infekcji, jednak niewłaściwe stosowanie antybiotyków jest poważnym problemem dla zdrowia na całym świecie. Zaleca się przestrzeganie wytycznych, które określają, kiedy należy podawać antybiotyki i które antybiotyki są najskuteczniejsze.
Niedodma : gorączka od łagodnej do umiarkowanej, bez zmian lub łagodne rzężenia na osłuchiwaniu klatki piersiowej .
Postępowanie: ćwiczenia oddechowe, poruszanie się (głębokie oddychanie i chodzenie).
Zakażenie dróg moczowych : wysoka gorączka, złe samopoczucie, tkliwość nadkręgosłupowa , dodatni wynik posiewu moczu.
Postępowanie: antybiotyki zgodnie z wrażliwością hodowli (cefalosporyna).
Zapalenie błony śluzowej macicy: umiarkowana gorączka, znakomita bolesność macicy, minimalne zmiany w jamie brzusznej.
Postępowanie: wieloskładnikowe antybiotyki IV w celu pokrycia organizmów wielodrobnoustrojowych: klindamycyna, gentamycyna, dodanie ampicyliny w przypadku braku odpowiedzi, nie są konieczne hodowle.
Infekcja rany : uporczywa gorączka mimo antybiotyków, rumień lub fluktuacja rany, drenaż rany.
Postępowanie: antybiotyki na cellulit, rana otwarta i drenowana, pakowanie nasączone solą fizjologiczną dwa razy dziennie, powtórne zamknięcie.
Zakrzepowe zapalenie żył miednicy septycznej : utrzymujące się, szerokie wahania gorączki pomimo antybiotyków, zwykle normalne badanie jamy brzusznej lub miednicy.
Postępowanie: heparyna i.v. przez 7–10 dni w dawkach wystarczających do wydłużenia PTT do podwojenia wartości wyjściowych.
Mastitis : jednostronny, zlokalizowany rumień, obrzęk , tkliwość.
Postępowanie: antybiotyki na cellulit, otwieranie i drenowanie ropni, jeśli są obecne.
Epidemiologia
Liczba przypadków posocznicy poporodowej w ciągu roku wykazuje duże różnice w opublikowanej literaturze — może to być związane z różnymi definicjami, zapisami itp. Globalnie infekcje bakteryjne są przyczyną 10% zgonów matek — jest to bardziej powszechne w krajach o niskich dochodach, ale jest również bezpośrednią przyczyną zgonów matek w krajach o wysokim dochodzie.
Uważa się, że w Stanach Zjednoczonych infekcje połogowe występują od jednego do ośmiu procent wszystkich urodzeń. Około trzech umiera z powodu sepsy poporodowej na każde 100 000 urodzeń. Najważniejszym czynnikiem ryzyka jest cięcie cesarskie . Liczba zgonów matek w Stanach Zjednoczonych wynosi około 13 na 100 000. Stanowią one około 11% zgonów związanych z ciążą w Stanach Zjednoczonych.
W Wielkiej Brytanii w latach 1985–2005 liczba zgonów bezpośrednich związanych z sepsą narządów płciowych na 100 000 ciąż wynosiła 0,40–0,85. W latach 2003–2005 sepsa narządów płciowych stanowiła 14% bezpośrednich przyczyn zgonów matek.
Infekcje poporodowe w XVIII i XIX wieku dotykały średnio 6 do 9 kobiet na każde 1000 urodzeń, zabijając od dwóch do trzech z nich z zapaleniem otrzewnej lub sepsą. Była to najczęstsza przyczyna śmiertelności matek , odpowiadająca za około połowę wszystkich zgonów związanych z porodem , i ustępowała jedynie gruźlicy pod względem zabijania kobiet w wieku rozrodczym. Z grubsza szacuje się, że około 250 000–500 000 zmarło z powodu gorączki połogowej w XVIII i XIX wieku w samej Anglii i Walii.
Historia
Chociaż już od czasów korpusu Hipokratesa uznano, że kobiety w połogu mają skłonność do gorączek, odrębna nazwa „gorączka połogowa” pojawia się w zapisach historycznych dopiero od początku XVIII wieku.
Śmiertelność kobiet rodzących spadła w XX wieku w krajach rozwiniętych . Spadek ten można częściowo przypisać lepszym warunkom środowiskowym, lepszej opiece położniczej i stosowaniu antybiotyków . Innym powodem wydaje się być zmniejszenie zjadliwości lub inwazyjności Streptococcus pyogenes. Organizm ten jest również przyczyną szkarlatyny , która w tym samym okresie zmniejszyła się, ale w ostatniej dekadzie odnotowała wzrost na całym świecie, zwłaszcza w Azji, z mniejszymi epidemiami w USA i Kanadzie. Wielka Brytania zgłosiła 12 906 przypadków między wrześniem 2015 r. a kwietniem 2016 r., co jest największą epidemią od 1969 r.
„Plaga Doktora”

Od XVII wieku do połowy XIX wieku większość przypadków gorączki połogowej była spowodowana przez samych lekarzy. Bez wiedzy o zarazkach lekarze nie wierzyli, że mycie rąk jest konieczne.
Szpitale porodowe stały się powszechne w XVII wieku w wielu europejskich miastach. Te „leżące” szpitale zostały założone w czasie, gdy nie było wiedzy o antyseptyce ani epidemiologii , a kobiety poddawano stłoczeniu, częstym badaniom pochwy i używaniu skażonych narzędzi, opatrunków i pościeli. Często zdarzało się, że lekarze rodziły jedno dziecko po drugim, bez mycia rąk i zmiany ubrania między pacjentami.
Pierwsza odnotowana epidemia gorączki połogowej miała miejsce w Hôtel-Dieu de Paris w 1646 roku. Szpitale w całej Europie i Ameryce konsekwentnie odnotowywały śmiertelność od 20% do 25% wszystkich rodzących kobiet, przerywaną epidemiami, w których dochodziło do 100% zgonów kobiety rodzące na oddziałach porodowych.
W XIX wieku Ignaz Semmelweis zauważył, że kobiety rodzące w domu miały znacznie mniejszą częstość występowania gorączki porodowej niż te rodzące na oddziale położniczym lekarza . Jego śledztwo wykazało, że mycie rąk środkiem antyseptycznym , w tym przypadku roztworem podchlorynu wapnia , przed porodem zmniejszyło śmiertelność z gorączką połogową o 90%. Publikacja jego ustaleń nie została dobrze przyjęta przez profesję lekarską. Pomysł kolidował zarówno z istniejącymi koncepcjami medycznymi, jak iz wizerunkiem, jaki mieli o sobie lekarze. Pogarda i kpiny lekarzy były tak skrajne, że Semmelweis wyprowadził się z Wiednia i po załamaniu nerwowym trafił do szpitala psychiatrycznego, gdzie zmarł.
Semmelweis nie był jedynym lekarzem zignorowanym po wygłoszeniu ostrzeżenia w tej sprawie: w Traktacie o epidemii gorączki połogowej (1795) były chirurg marynarki wojennej i aberdoński położnik Alexander Gordon (1752–1799) ostrzegał, że choroba została przeniesiona z jednego przypadku innym przez położne i lekarzy. Gordon napisał: „To nieprzyjemna deklaracja dla mnie wspomnieć, że ja sam byłem środkiem przenoszenia infekcji na dużą liczbę kobiet”.
Thomas Watson (1792-1882), profesor medycyny w King's College Hospital w Londynie, napisał w 1842 r.: „Wszędzie tam, gdzie szerzy się gorączka połogowa lub gdy lekarz uczestniczył w którejkolwiek z jej sytuacji, powinien stosować bardzo staranne ablucje ”. Watson polecany do mycia rąk z chlorem rozwiązania i zmiany odzieży położniczych opiekunów „aby zapobiec praktykom staje się pojazdem zarazy i śmierci pacjenta między jednym a drugim.”
Środki higieniczne
W 1843 roku Oliver Wendell Holmes senior opublikował „Zaraźliwość gorączki połogowej” i kontrowersyjnie doszedł do wniosku, że gorączka połogowa była często przenoszona od pacjenta do pacjenta przez lekarzy i pielęgniarki; zasugerował, że czyste ubranie i unikanie autopsji przez osoby pomagające w porodzie zapobiegłoby rozprzestrzenianiu się gorączki połogowej. Holmes zacytował dr. Jamesa Blundella, który stwierdził: „… w mojej własnej rodzinie wolałbym, aby ci, których szanowałem najbardziej, byli dostarczani bez pomocy, w stajni, przez żłobek, niż żeby otrzymali najlepszą pomoc, w najpiękniejsze mieszkanie, ale wystawione na opary tej bezlitosnej choroby."
Wnioski Holmesa były wyśmiewane przez wielu współczesnych, w tym Charlesa Delucenę Meigsa , znanego położnika, który stwierdził: „Lekarze to dżentelmeni, a dłonie dżentelmenów są czyste”. Richard Gordon stwierdza, że wezwania Holmesa „oburzyły położników, szczególnie w Filadelfii”. W tamtych czasach „chirurdzy operowali w usztywnianych krwią surdutach – im sztywniejszy płaszcz, tym bardziej zajęty chirurg”, „ropa była tak samo nieodłączna od chirurgii jak krew”, a „czystość była obok pruderii”. Cytuje sir Fredericka Trevesa o tamtej epoce: „Nie było żadnego celu w byciu czystym. Rzeczywiście, czystość była nie na miejscu. Uważano, że jest wybredna i afektowana. Kat może równie dobrze zrobić manicure przed odcięciem głowy”.
W 1844 r. Ignaz Semmelweis został asystentem wykładowcy w I Oddziale Położniczym Szpitala Powszechnego w Wiedniu (Allgemeines Krankenhaus), gdzie kształcili się studenci medycyny. Pracując bez znajomości eseju Holmesa, Semmelweis zauważył, że 16% śmiertelność z powodu gorączki w jego podopiecznym była znacznie wyższa niż 2% śmiertelność na Oddziale Drugim, gdzie szkolono studentów położnictwa. Semmelweis zauważył również, że u kobiet, które rodziły przed przybyciem do szpitala, rzadko występowała gorączka połogowa. Semmelweis zauważył, że lekarze z Pierwszej Dywizji przeprowadzali każdego ranka sekcję zwłok kobiet, które zmarły poprzedniego dnia, ale położne nie były zobowiązane ani nie zezwalały na przeprowadzanie takich sekcji. Połączył autopsje z gorączką połogową po tym, jak jego kolega, Jakob Kolletschka , zmarł na sepsę po przypadkowym skaleczeniu ręki podczas sekcji zwłok.
Semmelweis zaczął eksperymentować z różnymi środkami czyszczącymi i od maja 1847 r. nakazał wszystkim lekarzom i studentkom pracującym w 1. Oddziale myć ręce w roztworze wapna chlorowanego przed rozpoczęciem pracy na oddziale, a później przed każdym badaniem pochwy. Śmiertelność z powodu gorączki połogowej w dywizji spadła z 18% w maju 1847 r. do mniej niż 3% w czerwcu-listopadzie tego samego roku. Chociaż jego wyniki były nadzwyczajne, traktowano go ze sceptycyzmem i kpinami (zob. Odpowiedź na Semmelweisa ).
Tę samą pracę wykonał w szpitalu św. Rocha w Peszcie na Węgrzech i opublikował swoje odkrycia w 1860 r., ale jego odkrycie zostało ponownie zignorowane.
W 1935 Leonard Colebrook wykazał, że Prontosil jest skuteczny przeciwko paciorkowcom hemolitycznym, a tym samym jest lekarstwem na gorączkę połogową.
Wybitne przypadki
Status elitarny nie chronił przed infekcjami poporodowymi, o czym świadczy śmierć kilku angielskich królowych. Elżbieta York , królowa Henryka VII , zmarła na gorączkę połogową tydzień po urodzeniu córki, która również zmarła. Jej syn Henryk VIII miał dwie żony, które zginęły w ten sposób, Jane Seymour i Catherine Parr .
Suzanne Barnard, matka filozofa Jeana-Jacquesa Rousseau , po porodzie zachorowała na gorączkę porodową i zmarła dziewięć dni później. Jej synek również był w niebezpieczeństwie po porodzie; dorosły Rousseau napisał później, że „przyszedłem na świat z tak nielicznymi oznakami życia, że nie miałem nadziei na zachowanie mnie”. Przywróciła go do zdrowia ciotka. Francuska filozofka przyrody Émilie du Châtelet zmarła w 1749 roku. Mary Wollstonecraft , autorka Usprawiedliwienia praw kobiety , zmarła dziesięć dni po urodzeniu drugiej córki , która dorastała, by napisać Frankensteina . Inne godne uwagi ofiary to afroamerykański poeta Phillis Wheatley (1784), brytyjska instytucja sprzątająca Isabella Beeton i amerykański pisarz Jean Webster w 1916 zmarł na gorączkę połogową.
W powieści Charlesa Dickensa Opowieść wigilijna sugeruje się, że zarówno matka, jak i młodsza siostra Scrooge'a zginęły z tego stanu, co wyjaśnia niechęć bohatera do jego siostrzeńca Freda, a także jego złą relację z własnym ojcem.
Zobacz też
- Poród poporodowy , tradycyjna praktyka po porodzie
Bibliografia
Dalsza lektura
- Chaim W, Burstein E (sierpień 2003). „Leczenie infekcji poporodowych: przegląd”. Opinia eksperta w sprawie farmakoterapii (przegląd). 4 (8): 1297–313. doi : 10.1517/14656566.4.8.1297 . PMID 12877638 . S2CID 26781321 .
- francuski L (sierpień 2003). „Profilaktyka i leczenie poporodowego zapalenia błony śluzowej macicy”. Aktualne raporty o stanie zdrowia kobiet (przegląd). 3 (4): 274–9. PMID 12844449 .
- Calhoun BC, Brost B (czerwiec 1995). „Zarządzanie awaryjne nagłej gorączki połogowej”. Kliniki Położnictwa i Ginekologii Ameryki Północnej (przegląd). 22 (2): 357–67. doi : 10.1016/S0889-8545(21)00185-6 . PMID 7651676 .
Linki zewnętrzne
| Klasyfikacja | |
|---|---|
| Zasoby zewnętrzne |

