Proteopatia - Proteopathy
| Proteopatia | |
|---|---|
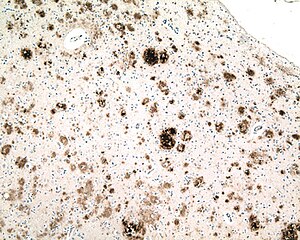 | |
| Uzyskanie mikrofotografii z części kory mózgowej od osoby z chorobą Alzheimera , barwieniu immunologicznemu przeciwciałem do amyloidu beta (Brown), białko fragment, który gromadzi się w płytkach starczych i angiopatia amyloidowa mózgu . Obiektyw mikroskopu 10X. |
W medycynie , proteopathy ( / P r oʊ t ı ɒ P ə θ ı / , od proteo- [ pref . Białko], -pathy [ Suff . Choroba]; proteopathies en ,. Proteopathic adj ) odnosi się do grupy chorób, w w którym pewne białka stają się strukturalnie nieprawidłowe, a tym samym zaburzają funkcję komórek , tkanek i narządów ciała. Często białka nie fałdują się do swojej normalnej konfiguracji ; w tym niepoprawnie sfałdowanym stanie białka mogą stać się w pewien sposób toksyczne (toksyczne wzmocnienie funkcji ) lub mogą stracić swoją normalną funkcję. W proteopathies (znane również jako proteinopathies , białkowych chorób konformacyjnych lub białka nieprawidłowego fałdowania choroby ) obejmują takich chorób jak choroby Creutzfeldta-Jakoba i inne choroby prionowe , choroby Alzheimera , choroby Parkinsona , amyloidoza , zanik wieloukładowy oraz wielu innych zaburzeń. Termin proteopatia został po raz pierwszy zaproponowany w 2000 roku przez Lary'ego Walkera i Harry'ego LeVine'a.
Pojęcie proteopatii ma swoje początki w połowie XIX wieku, kiedy to w 1854 Rudolf Virchow ukuł termin amyloid ("skrobia-podobny"), aby opisać substancję w ciałach mózgowych amylacea, która wykazywała reakcję chemiczną przypominającą reakcję celulozy . W 1859 Friedreich i Kekulé wykazali, że zamiast celulozy, „amyloid” jest w rzeczywistości bogaty w białko. Późniejsze badania wykazały, że wiele różnych białek może tworzyć amyloid i że wszystkie amyloidy wykazują dwójłomność w świetle spolaryzowanym krzyżowo po wybarwieniu barwnikiem czerwienią Kongo , a także ultrastrukturę fibrylarną oglądaną pod mikroskopem elektronowym . Jednak niektóre zmiany białkowe nie mają dwójłomności i zawierają niewiele lub nie zawierają klasycznych włókienek amyloidowych, takich jak rozproszone złogi białka amyloidu beta (Aβ) w mózgach osób z chorobą Alzheimera. Ponadto pojawiły się dowody, że małe, niewłókniste agregaty białkowe znane jako oligomery są toksyczne dla komórek dotkniętego narządu i że białka amyloidogenne w ich postaci włókienkowej mogą być stosunkowo łagodne.
Patofizjologia
W większości, jeśli nie we wszystkich proteopatiach, zmiana w 3-wymiarowym fałdowaniu (konformacji) zwiększa tendencję określonego białka do wiązania się ze sobą. W tej zagregowanej formie białko jest odporne na klirens i może zakłócać normalną wydajność dotkniętych narządów. W niektórych przypadkach nieprawidłowe fałdowanie białka powoduje utratę jego zwykłej funkcji. Na przykład mukowiscydoza jest spowodowana przez wadliwe białko regulatora przewodnictwa transbłonowego (CFTR) mukowiscydozy , a w stwardnieniu zanikowym bocznym / zwyrodnieniu płata czołowo-skroniowego (FTLD) niektóre białka regulujące geny niewłaściwie agregują w cytoplazmie, a tym samym nie są w stanie wykonać ich normalne zadania w jądrze. Ponieważ białka mają wspólną cechę strukturalną znaną jako szkielet polipeptydowy , wszystkie białka mają potencjał do nieprawidłowego fałdowania w pewnych okolicznościach. Jednak tylko stosunkowo niewielka liczba białek jest powiązana z zaburzeniami proteopatycznymi, prawdopodobnie z powodu strukturalnych idiosynkrazji podatnych białek. Na przykład, białka, które są normalnie niesfałdowane lub stosunkowo niestabilne jako monomery (to znaczy jako pojedyncze, niezwiązane cząsteczki białka) są bardziej podatne na nieprawidłowe sfałdowanie do nieprawidłowej konformacji. W prawie wszystkich przypadkach konfiguracja molekularna powodująca chorobę obejmuje wzrost drugorzędowej struktury beta-kartki białka. Wykazano, że nieprawidłowe białka w niektórych proteopatiach zwijają się w wiele trójwymiarowych kształtów; te warianty, struktury białkowe są definiowane przez ich różne właściwości patogenne, biochemiczne i konformacyjne. Zostały one najdokładniej przebadane pod kątem choroby prionowej i są określane jako szczepy białkowe .

Prawdopodobieństwo rozwoju proteopatii jest zwiększone przez pewne czynniki ryzyka, które sprzyjają samoorganizacji białka. Obejmują one destabilizujące zmiany w pierwszorzędowej sekwencji aminokwasowej białka, modyfikacje potranslacyjne (takie jak hiperfosforylacja ), zmiany temperatury lub pH , zwiększenie produkcji białka lub zmniejszenie jego klirensu. Podeszły wiek jest silnym czynnikiem ryzyka, podobnie jak urazowe uszkodzenie mózgu. W starzejącym się mózgu wiele proteopatii może się nakładać. Na przykład, oprócz tauopatii i amyloidozy Aβ (które współistnieją jako kluczowe cechy patologiczne choroby Alzheimera), wielu pacjentów z chorobą Alzheimera ma współistniejącą synukleinopatię ( ciała Lewy'ego ) w mózgu.
Przypuszcza się , że białka opiekuńcze i współopiekuńcze ( białka wspomagające fałdowanie białek ) mogą antagonizować proteotoksyczność podczas starzenia oraz w chorobach związanych z nieprawidłowym fałdowaniem białek w celu utrzymania proteostazy .
Indukcja nasion
Niektóre białka mogą być indukowane do tworzenia nieprawidłowych zespołów poprzez wystawienie na działanie tego samego (lub podobnego) białka, które sfałdowało się w powodującą chorobę konformację, w procesie zwanym „zaszczepianiem” lub „dopuszczalnym szablonowaniem”. W ten sposób stan chorobowy można wywołać u podatnego gospodarza przez wprowadzenie ekstraktu z chorej tkanki od chorego dawcy. Najbardziej znanymi formami indukowalnej proteopatii są choroby prionowe , które mogą być przenoszone przez ekspozycję organizmu gospodarza na oczyszczone białko prionowe w konformacji wywołującej chorobę. Obecnie istnieją dowody, że inne proteopatie mogą być indukowane przez podobny mechanizm, w tym amyloidozę Aβ, amyloidozę amyloidu A (AA) i amyloidozę apolipoproteiny AII, tauopatię, synukleinopatię i agregację dysmutazy ponadtlenkowej -1 (SOD1), poliglutaminy i Białko wiążące DNA TAR-43 ( TDP-43 ).
We wszystkich tych przypadkach czynnik chorobotwórczy wydaje się być nieprawidłową formą samego białka. W niektórych przypadkach odkładanie jednego typu białka może być indukowane eksperymentalnie przez zagregowane zespoły innych białek, które są bogate w strukturę β-kartki, prawdopodobnie z powodu strukturalnej komplementarności cząsteczek białka. Na przykład amyloidoza AA może być stymulowana u myszy przez tak różne makrocząsteczki, jak jedwab, amyloid drożdżowy Sup35 i włókienka curli z bakterii Escherichia coli . Amyloid AII można indukować u myszy za pomocą różnych włókienek amyloidowych bogatych w arkusz β, a tauopatię mózgową można indukować za pomocą ekstraktów mózgowych, które są bogate w zagregowany Aβ. Istnieją również dowody doświadczalne na krzyżowanie się białka prionowego z Aβ. Ogólnie, takie zaszczepianie heterologiczne jest mniej wydajne niż zaszczepianie uszkodzoną formą tego samego białka.
Lista proteopatii
Kierownictwo
Opracowanie skutecznych metod leczenia wielu proteopatii było wyzwaniem. Ponieważ proteopatie często obejmują różne białka pochodzące z różnych źródeł, strategie leczenia muszą być dostosowane do każdego zaburzenia; jednak ogólne podejścia terapeutyczne obejmują utrzymywanie funkcji dotkniętych narządów, zmniejszanie tworzenia się białek wywołujących chorobę, zapobieganie nieprawidłowemu fałdowaniu i/lub agregacji białek, lub sprzyjanie ich usuwaniu. Na przykład w chorobie Alzheimera naukowcy poszukują sposobów na zmniejszenie produkcji związanego z chorobą białka Aβ poprzez hamowanie enzymów, które uwalniają je od białka macierzystego. Inną strategią jest użycie przeciwciał do neutralizacji określonych białek poprzez aktywną lub bierną immunizację . W niektórych proteopatiach hamowanie toksycznego działania oligomerów białkowych może być korzystne. Amyloidozę amyloidu A (AA) można zmniejszyć przez leczenie stanu zapalnego, który zwiększa ilość białka we krwi (określanego jako amyloid A surowicy lub SAA). W amyloidozie łańcuchów lekkich immunoglobulin (amyloidoza AL) chemioterapia może być stosowana w celu obniżenia liczby komórek krwi, które wytwarzają białko łańcucha lekkiego, które tworzy amyloid w różnych narządach ciała. Amyloidoza transtyretynowa (TTR) (ATTR) jest wynikiem odkładania się nieprawidłowo sfałdowanego TTR w wielu narządach. Ponieważ TTR jest produkowany głównie w wątrobie , amyloidoza TTR może być spowolniona w niektórych przypadkach dziedzicznych przez przeszczep wątroby . Amyloidozę TTR można również leczyć stabilizując normalne zespoły białka (nazywane tetramerami, ponieważ składają się z czterech połączonych ze sobą cząsteczek TTR ). Stabilizacja zapobiega ucieczce poszczególnych cząsteczek TTR, nieprawidłowemu fałdowaniu i agregacji w amyloid.
Bada się kilka innych strategii leczenia proteopatii, w tym małe cząsteczki i leki biologiczne, takie jak małe interferujące RNA , antysensowne oligonukleotydy , peptydy i zmodyfikowane komórki odpornościowe . W niektórych przypadkach w celu poprawy skuteczności można łączyć wiele środków terapeutycznych.

