Oś jelita-mózg - Gut–brain axis

Oś mózg-jelito jest biochemiczne sygnał, który ma miejsce pomiędzy przewodzie żołądkowo-jelitowym (GI) oraz przewodu centralnego układu nerwowego (CNS). Termin „oś jelito-mózg” jest czasami używany w odniesieniu do roli flory jelitowej we współzależności, podczas gdy termin „ oś mikrobiota-jelit-mózg ( MGB lub BGM ) ” wyraźnie obejmuje rolę flory jelitowej w biochemiczne zdarzenia sygnalizacyjne zachodzące między przewodem pokarmowym a OUN.
Szeroko zdefiniowano oś jelita mózg zawiera centralny układ nerwowy , neuroendokrynne i systemy neuroimmunologicznych , włączając w osi podwzgórze-przysadka-nadnercza (oś HPA), współczulne i przywspółczulne ramiona autonomicznego układu nerwowego , w tym jelitowego układu nerwowego i vagus nerwów i jelito mikroorganizmy . Pierwszą z pokazanych interakcji między mózgiem a jelitami była faza cefaliczna trawienia, w której wydzielana jest wydzielina żołądkowa i trzustkowa w odpowiedzi na sygnały czuciowe, takie jak zapach i widok jedzenia. Po raz pierwszy zademonstrował to Pawłow .
Zainteresowanie tą dziedziną wywołało badanie z 2004 roku, które wykazało, że myszy wolne od zarazków (GF) wykazywały przesadną reakcję osi HPA na stres w porównaniu z myszami laboratoryjnymi bez GF.
Od października 2016 r. większość prac nad rolą flory jelitowej w osi jelito-mózg przeprowadzono na zwierzętach lub nad scharakteryzowaniem różnych związków neuroaktywnych , które może wytwarzać flora jelitowa. Badania na ludziach – mierzenie różnic w florze jelitowej między osobami z różnymi schorzeniami psychiatrycznymi i neurologicznymi lub pod wpływem stresu, czy też mierzenie wpływu różnych probiotyków (nazywanych w tym kontekście „ psychobiotykami ”) – były generalnie niewielkie i dopiero zaczynały być uogólniane. Pozostało niejasne, czy zmiany w florze jelitowej są wynikiem choroby, przyczyny choroby, czy obu tych elementów w dowolnej liczbie możliwych pętli sprzężenia zwrotnego w osi jelito-mózg.
Flora jelitowa
Flory jelitowej jest złożona społeczność mikroorganizmów , które żyją w przewodzie pokarmowym ludzi i innych zwierząt. Metagenom jelitowy jest agregatem wszystkich genomów mikrobioty jelitowej. Jelito to jedna nisza zamieszkiwana przez ludzką mikrobiotę .
U ludzi mikrobiota jelitowa zawiera największą ilość bakterii i największą liczbę gatunków w porównaniu z innymi obszarami ciała. U ludzi flora jelitowa ustala się od roku do dwóch lat po urodzeniu; do tego czasu nabłonek jelitowy i wydzielana przez niego bariera błony śluzowej jelit rozwinęły się wspólnie w sposób, który jest tolerancyjny, a nawet wspierający florę jelitową, a także stanowi barierę dla organizmów chorobotwórczych.
Relacja między florą jelitową a ludźmi jest nie tylko komensalna (nieszkodliwe współistnienie), ale raczej relacja wzajemna . Ludzkie mikroorganizmy jelitowe przynoszą korzyści gospodarzowi, zbierając energię z fermentacji niestrawionych węglowodanów, a następnie wchłaniając krótkołańcuchowe kwasy tłuszczowe (SCFA), octan , maślan i propionian . Bakterie jelitowe odgrywają również rolę w syntezie witaminy B i witaminy K oraz metabolizowaniu kwasów żółciowych , steroli i ksenobiotyków . Systemowe znaczenie SCFA i innych wytwarzanych przez nie związków jest jak hormony, a sama flora jelitowa wydaje się działać jak narząd dokrewny ; rozregulowanie flory jelitowej jest skorelowane z wieloma stanami zapalnymi i autoimmunologicznymi.
Skład flory jelitowej człowieka zmienia się w czasie, gdy zmienia się dieta i ogólny stan zdrowia.
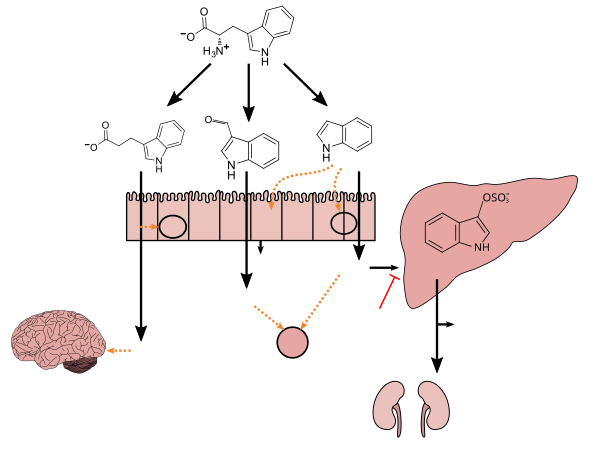
|
Metabolizm tryptofanu przez ludzką mikrobiotę przewodu pokarmowego (
)
|
Jelitowy układ nerwowy
Jelitowego układu nerwowego jest jednym z głównych podziałów układ nerwowy i składa się z siatki, jak układu komórek nerwowych , które reguluje działanie układu żołądkowo-jelitowego ; został opisany jako „drugi mózg” z kilku powodów. Jelitowy układ nerwowy może działać autonomicznie. Zwykle komunikuje się z ośrodkowym układem nerwowym (OUN) poprzez układ przywspółczulny (np. przez nerw błędny ) i współczulny (np. przez zwoje przedkręgowe ). Jednak badania na kręgowcach pokazują, że po przecięciu nerwu błędnego jelitowy układ nerwowy nadal funkcjonuje.
Kręgowców dojelitowa układu nerwowego obejmuje odprowadzających neuronów , doprowadzające neuronów i interneurony , co sprawia, dojelitowy układu nerwowego zdolną do przenoszenia refleks przy braku wejściowych CNS. Neurony czuciowe informują o warunkach mechanicznych i chemicznych. Poprzez mięśnie jelitowe neurony ruchowe kontrolują perystaltykę i ubijanie treści jelitowej. Inne neurony kontrolują wydzielanie enzymów . Jelitowy układ nerwowy wykorzystuje również ponad 30 neuroprzekaźników , z których większość jest identyczna z tymi występującymi w OUN, takich jak acetylocholina , dopamina i serotonina . Ponad 90% serotoniny organizmu znajduje się w jelitach, a także około 50% dopaminy organizmu; podwójna funkcja tych neuroprzekaźników jest aktywną częścią badań jelita-mózg.
Wykazano, że pierwsza z interakcji między jelitami a mózgiem zachodzi między wzrokiem i zapachem jedzenia a uwalnianiem wydzieliny żołądkowej, znanej jako faza głowowa lub cefaliczna reakcja trawienia.
Integracja jelita z mózgiem
Oś jelito-mózg, dwukierunkowy system komunikacji neurohumoralnej, jest ważna dla utrzymania homeostazy i jest regulowana przez ośrodkowy i jelitowy układ nerwowy oraz szlaki nerwowe, endokrynologiczne, immunologiczne i metaboliczne, a zwłaszcza obejmują oś podwzgórze-przysadka-nadnercza ( oś HPA). Termin ten został rozszerzony o rolę flory jelitowej jako części „osi mikrobiom-jelita-mózg”, połączenia funkcji obejmujących florę jelitową.
Zainteresowanie tą dziedziną wywołało badanie z 2004 r. (Nobuyuki Sudo i Yoichi Chida), które wykazało, że myszy wolne od zarazków (genetycznie jednorodne myszy laboratoryjne, urodzone i wychowane w środowisku antyseptycznym) wykazywały nadmierną reakcję osi HPA na stres w porównaniu z nie- Myszy laboratoryjne GF.
Flora jelitowa może wytwarzać szereg neuroaktywnych cząsteczek, takich jak acetylocholina , katecholaminy , kwas γ-aminomasłowy , histamina , melatonina i serotonina , które są niezbędne do regulacji perystaltyki jelit i czucia w jelicie. Zmiany w składzie flory jelitowej spowodowane dietą, lekami lub chorobą korelują ze zmianami poziomu krążących cytokin , z których niektóre mogą wpływać na funkcjonowanie mózgu. Flora jelitowa uwalnia również cząsteczki, które mogą bezpośrednio aktywować nerw błędny , który przekazuje informacje o stanie jelit do mózgu.
Podobnie, przewlekłe lub ostro stresujące sytuacje aktywują oś podwzgórze-przysadka-nadnercza , powodując zmiany we florze jelitowej i nabłonku jelitowym i prawdopodobnie wywołując skutki ogólnoustrojowe . Dodatkowo cholinergiczny szlak przeciwzapalny , sygnalizujący przez nerw błędny, wpływa na nabłonek i florę jelitową. Głód i sytość są zintegrowane z mózgiem, a obecność lub brak pokarmu w jelitach i rodzaj pokarmu ma również wpływ na skład i aktywność flory jelitowej.
To powiedziawszy, większość prac nad rolą flory jelitowej w osi jelito-mózg została przeprowadzona na zwierzętach, w tym na wysoce sztucznych myszach wolnych od zarazków. Od 2016 r. badania z udziałem ludzi mierzące zmiany flory jelitowej w odpowiedzi na stres lub mierzące działanie różnych probiotyków były na ogół niewielkie i nie można ich uogólniać; pozostaje niejasne, czy zmiany we florze jelitowej są wynikiem choroby, przyczyny choroby, czy obu tych elementów w dowolnej liczbie możliwych pętli sprzężenia zwrotnego w osi jelito-mózg.
Historia idei dotyczących związku między jelitami a umysłem sięga XIX wieku. Koncepcje dyspepsji i neurastenii gastrica odnosiły się do wpływu jelit na ludzkie emocje i myśli.
Oś jelita-mózg-skóra
Już w 1930 roku zaproponowano jednoczącą teorię, która wiązała mechanizmy żołądkowo-jelitowe z lękiem, depresją i chorobami skóry, takimi jak trądzik. i dlatego przyczyniają się do ogólnoustrojowego zapalenia. Od tego czasu wiele aspektów tej teorii zostało zweryfikowanych. Stwierdzono, że mikroflora jelitowa i doustne probiotyki wpływają na stan zapalny, stres oksydacyjny, kontrolę glikemii, zawartość lipidów w tkankach i nastrój.
Badania
Probiotyki
2016 systematycznego przeglądu badań na zwierzętach laboratoryjnych i wstępnych ludzkich badaniach klinicznych, z wykorzystaniem dostępnych w handlu szczepy probiotyczne bakterie stwierdzono, że niektóre gatunki z rodzaju Bifidobacterium i Lactobacillus rodzajów (np, B. longum , B. breve , B. infantis , L. helveticus , L . rhamnosus , L. plantarum i L. casei ) wykazywały największy potencjał bycia użytecznym w niektórych zaburzeniach ośrodkowego układu nerwowego .
Zaburzenia lękowe i nastroju
Od 2018 r. prace nad związkiem między florą jelitową a zaburzeniami lękowymi i zaburzeniami nastroju , a także próby wpłynięcia na ten związek za pomocą probiotyków lub prebiotyków (zwanych „psychobiotykami”) były na wczesnym etapie, z niewystarczającymi dowodami, aby wyciągnąć wnioski na temat przyczynowa rola zmian flory jelitowej w tych stanach lub o skuteczności jakiegokolwiek leczenia probiotycznego lub prebiotycznego.
Osoby z zaburzeniami lękowymi i nastroju mają zwykle problemy żołądkowo-jelitowe; przeprowadzono małe badania w celu porównania flory jelitowej osób z poważnymi zaburzeniami depresyjnymi i osób zdrowych, ale badania te przyniosły sprzeczne wyniki.
Duże zainteresowanie wzbudziło potencjalną rolę flory jelitowej w zaburzeniach lękowych, a bardziej ogólnie rolą flory jelitowej w osi jelito-mózg, w badaniach opublikowanych w 2004 roku, które wykazały, że myszy wolne od zarazków mają przesadną reakcję osi HPA na stres spowodowane przez unieruchomienie, co zostało odwrócone przez skolonizowanie ich jelit gatunkiem Bifidobacterium . Badania dotyczące separacji matek u szczurów pokazują, że stres noworodkowy prowadzi do długotrwałych zmian w mikrobiocie jelitowej, takich jak jej różnorodność i skład, co również prowadzi do stresu i zachowań podobnych do lęku. Ponadto, chociaż od 2016 r. wykonano wiele pracy w celu scharakteryzowania różnych neuroprzekaźników, o których wiadomo, że biorą udział w zaburzeniach lękowych i nastroju, które może wytwarzać flora jelitowa (na przykład gatunki Escherichia , Bacillus i Saccharomyces mogą wytwarzać noradrenalinę ; Candida , Streptococcus i Escherichia gatunki mogą wytwarzać serotoninę itp.) wzajemne powiązania i szlaki, którymi flora jelitowa może wpływać na lęk u ludzi, były niejasne.
W jednym badaniu myszy wolne od zarazków przeszły przeszczep kału z drobnoustrojami od ludzi z lub bez poważnej depresji (MDD). Myszy z drobnoustrojami od ludzi z MDD wykazywały więcej zachowań związanych z lękiem i depresją niż myszy, którym przeszczepiono drobnoustroje od ludzi bez MDD. Różny był również skład taksonomiczny mikroflory między pacjentami z depresją a pacjentami zdrowymi, a także między poszczególnymi myszami. W innym badaniu myszy wolne od zarazków wykazywały również zachowania związane z lękiem i depresją w porównaniu z myszami z normalną mikroflorą i miały wyższy poziom kortykosteronu po ekspozycji na testy behawioralne. Wykorzystanie gryzoni w badaniach nad mikrobiomem i zdrowiem psychicznym umożliwia naukowcom porównanie zachowania i składu mikrobiologicznego gryzoni z ludźmi, najlepiej w celu wyjaśnienia zastosowania terapeutycznego w przypadku zaburzeń psychicznych.
Ponadto istnieje związek między mikrobiomem jelitowym, zaburzeniami nastroju i lękiem oraz snem. Skład mikrobiomu jelitowego zmienia się w zależności od pory dnia, co oznacza, że w ciągu dnia jelito jest narażone na różne metabolity wytwarzane przez aktywne w tym czasie drobnoustroje. Te zależne od czasu zmiany drobnoustrojów są związane z różnicami w transkrypcji genów zegara dobowego zaangażowanych w rytm dobowy . Jedno z badań na myszach wykazało, że zmiana transkrypcji genu zegarowego poprzez zakłócenie rytmu dobowego, na przykład poprzez pozbawienie snu, potencjalnie ma bezpośredni wpływ na skład mikrobiomu jelitowego. Inne badanie wykazało, że myszy, które nie mogły wytwarzać białka CLOCK, wytwarzanego przez gen zegarowy, były bardziej narażone na depresję. Stres i zaburzenia snu mogą prowadzić do większej przepuszczalności błony śluzowej jelit poprzez aktywację osi HPA. To z kolei powoduje immunologiczne reakcje zapalne, które przyczyniają się do rozwoju chorób powodujących depresję i lęk.
Autyzm
Około 70% osób z autyzmem ma również problemy żołądkowo-jelitowe, a autyzm jest często diagnozowany w momencie, gdy tworzy się flora jelitowa, co wskazuje, że może istnieć związek między autyzmem a florą jelitową. Niektóre badania wykazały różnice we florze jelitowej dzieci z autyzmem w porównaniu z dziećmi bez autyzmu – w szczególności wzrost ilości Clostridium w stolcu dzieci z autyzmem w porównaniu ze stolcami dzieci bez autyzmu – ale wyniki te nie były spójne replikowane. Wiele czynników środowiskowych, które uważa się za istotne dla rozwoju autyzmu, wpłynęłoby również na florę jelitową, pozostawiając otwartą kwestię, czy określone zmiany we florze jelitowej napędzają rozwój autyzmu, czy też te zmiany zachodzą jednocześnie. Od 2016 roku badania z probiotykami prowadzono tylko na zwierzętach; badania innych zmian dietetycznych w leczeniu autyzmu były niejednoznaczne.
Choroba Parkinsona
Od 2015 r. przeprowadzono jedno badanie porównujące florę jelitową osób z chorobą Parkinsona ze zdrowymi osobami ; w tym badaniu osoby z chorobą Parkinsona miały niższy poziom Prevotellaceae, a osoby z chorobą Parkinsona, które miały wyższy poziom Enterobacteriaceae, miały bardziej nasilone objawy kliniczne; autorzy badania nie wyciągnęli wniosków na temat tego, czy zmiany flory jelitowej napędzają chorobę, czy odwrotnie.